喘息でも入れる・加入できる保険

病気解説
喘息とは

喘息(気管支ぜんそく)では、気管支を中心とした空気の通り道(気道)が慢性的な炎症を起こしており、ちょっとした刺激によって過敏な反応が起こり、発作が誘発されます。
ゼイゼイ・ヒューヒューなど喘息特有の喘鳴(ぜんめい)を繰り返したり、激しい咳の発作や呼吸困難を起こしたりする症状が出ます。
発作は深夜から明け方にかけて起こることが多いことがわかっています。
発作の原因としては、冷たい空気やハウスダスト、タバコの煙、ペット、疲労やストレス、夜間や明け方の時間帯など複数あります。
喘息には発生原因によって2つのタイプに分けられます。
1つ目はⅠ型アレルギーが関与する「アトピー型」で、2つ目はI型アレルギーが関与しない「非アトピー型」です。
両方とも発生原因は異なりますが、慢性的な気道の炎症を起こして症状が出ることには変わりはありません。そのため、喘息特有の症状や治療法にほとんど差はありません。
「アトピー型」は小児喘息患者の90%以上を占め、特に5歳未満の幼児期に多く発症します。
このタイプの喘息は、ハウスダストやダニ、花粉などのアレルゲンに対する過剰な反応により発症します。
一方で、「非アトピー型」の多くは40歳以上の成人に発症します。
原因は喫煙や風邪などのウイルスなどであることが多いとされています。
喘息かどうかを診断するには、まずこのような喘息特有の症状があるかどうかをチェックしたうえで、胸部レントゲンや呼吸機能の検査、血液・痰の検査、アレルギー検査などをおこなって確定診断します。
呼吸機能の検査は「ピークフローメーター」(最大呼気流量計)をもちいる方法が一般的です。
この検査では、最大呼気流量(PEF)を測定することで、気管支が狭くなってないかどうかなど、喘息の重症度を判定できます。また、このほか、肺に出入りする空気の量を測定する「スパイロメトリー」や気道の過敏性の評価を行う「気道過敏性検査」なども呼吸機能の検査として実施されます。
一方、アレルギー検査は、特定の環境アレルゲンに対する特異的なIgE抗体の有無を調べる検査です。血液検査や皮膚反応テストなどでおこなわれます。
こうした検査を経て、アトピー型か非アトピー型かを判定し、診断後の治療につなげていきます。
保険加入
喘息にそなえる保険選び
ニッセンライフには、
「もし、喘息の症状が悪化して入院したら・・・」
「喘息以外の病気になって入院・手術したら・・・」
と心配する方から、保険加入のご相談の電話が多く入っています。
では、喘息と診断された人は、医療保険や死亡保険(終身・定期保険など)に加入できるのでしょうか?

ニッセンライフには、
「もし、喘息の症状が悪化して入院したら・・・」
「喘息以外の病気になって入院・手術したら・・・」
と心配する方から、保険加入のご相談の電話が多く入っています。
では、喘息と診断された人は、医療保険や死亡保険(終身・定期保険など)に加入できるのでしょうか?
喘息患者の場合も同様です。喘息で治療中の人は、きちんと服薬して症状がおさえられていても、何らかの原因で突然発作が起こって重症化したり、入院したりすることもあるため、保険会社は引き受けには慎重になっています。
ただし、完治している場合や、軽症で入院経験もなく、きちんと治療している場合など、現在の治療状況によっては、通常の医療保険に加入できる場合もあります。
しかし、その場合でも、肺や気管支の病気は保障しない「部位不担保」や、喘息の悪化を保障しない「特定疾病不担保」など、保障内容に制限が付くことが多くなります。
つまり、保険に加入できても、「持病の悪化」は保障されないことになるのです。(不担保の条件は保険会社によって異なります)
こうした中、喘息患者でも加入しやすく、持病の悪化も保障されるのが「引受基準緩和型(ひきうけきじゅんかんわがた)」の医療保険や終身保険です。
この保険は、3~5つの簡単な告知項目(質問事項)の答えがすべて「いいえ」であれば、現在喘息で治療中・投薬中の方でもお申し込みいただける商品となっています。
もちろん、保険加入後の喘息の悪化による入院(終身保険の場合は「死亡」)も保障される上、持病以外の病気になった場合も保障対象となっています。
ただし、通常の保険商品よりも保険料は割増しされているなどの条件がありますので、ご注意ください。
ニッセンライフでは、現在の治療状況などをおうかがいしたうえで、ご加入いただける可能性が高い保険商品をご案内しております。
ぜひお気軽にお電話ください。
※告知項目については保険会社によって異なりますので、ぜひ複数の会社をあわせてご検討下さい
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
治療法
喘息の治療法

喘息は早期に適切な治療を開始する必要があります。
早期に治療を始めることによって、呼吸機能を維持し、症状をおさえることができます。
喘息(気管支ぜんそく)の原因はハウスダストやダニ、花粉などによるアレルギー反応で発症するアトピー型のタイプと、風邪などのウイルスや喫煙などを引き金として発症する非アトピー型のタイプに分けられます。
発症の要因は異なるものの、どちらも「ゼイゼイ・ヒューヒュー」など喘息特有の喘鳴(ぜんめい)を繰り返したり、激しい咳の発作をともったりすることには変わりはありません。
喘息は気管支など空気の通り道(気道)が慢性的な炎症を起こして発症するのです。
では、喘息の治療はどのようにおこなわれるのでしょうか。
まず、喘息の治療は、喘息の発作を起こしていないとき(非発作時)と発作時では異なります。
非発作時は、喘息の発作が起こらないように予防するような治療がおこなわれます。
発作時には、発作をおさえるために、気道を広げる効果のあるβ2刺激薬の吸入や、ステロイドの投与がおこなわれます。
非発作時は、長期管理薬(コントローラー)と呼ばれる薬剤が使用され、副作用が少ない抗炎症薬の「吸入ステロイド薬」を用いるのが治療の第一選択となっています。
これに加えて、気道を広げる「長時間作用性β2刺激薬」や「ロイコトリエン受容体拮抗薬」、「テオフィリン徐放製剤」などが必要に応じて組み合わせて処方されます。
非発作時は、発作を防いで喘息が悪化することを予防することを目的として治療がおこなわれます。
なぜなら、発作を起こしてなくても、気道の閉塞や気道の過敏性や炎症など、喘息の発症につながる症状は潜在的に残っているからです。
また、喘息の発作を起こさないためには、発症要因から遠ざける努力も欠かせません。
たとえば、特定のアレルゲンに対して発症するタイプであれば、ダニやほこり、ハウスダストなどをできるだけ排除する努力をすることが必要であり、禁煙をしたり風邪をひかないようにするなど、気をつけて生活することも大切です。
では、発作が起こったときにはどう対応し、どう治療すれば良いのでしょうか。
治療に関しては発作治療薬(リリーバー)として短時間作用性β2刺激薬を吸入することで、喘鳴や呼吸困難などの急性症状の緩和をはかります。
これに加えて、呼吸の状態や体の状況など、症状に応じて、アミノフィリン点滴やアドレナリン皮下注、ステロイド点滴静注などを組み合わせて治療がおこなわれます。
喘息の治療においては、こうした発作時の治療と、非発作時のコントロールを継続して行っていくことが大切になります。
治療費
喘息の治療費用
2018年に某病院にて喘息を治療した35歳女性の治療費実例にもとづき、患者さんが負担しなくてはならない費用の概算を計算しました。
| 医療にかかる費用 | |
|---|---|
| ①健康保険適用医療費総額 (保険診療分) | 636,240円*1 |
| ②評価療養・選定療養等の総額(保険外診療分) | 0円*1 |
| ③医療費総額(①+②) | 636,240円 |
| ④窓口支払額(3割負担の場合*2①×30%) | 190,870円 |
| ⑤高額療養費の自己負担限度額*3 | 83,792円 |
| ⑥高額療養費による割戻額(④-⑤) | 107,078円 |
| ⑦医療費自己負担額(②+⑤) | 83,792円 |
| その他の自己負担費用の概算 | |
| ⑧入院時食事療養費標準負担額*4 (1食460円×入院日数×3回) | 13,800円 |
| ⑨差額ベッド代 (1日6,144円×入院日数)*5 | 61,440円 |
| ⑩雑費(1日1,500円×入院日数)*6 | 15,000円 |
| ⑪合計自己負担額(⑦+⑧+⑨+⑩) | 174,032円 |
*1①②の治療費は、実在する患者の診療明細から監修医の判断のもと個人情報が特定できないよう修正を加えた金額。
*2 70歳未満のサラリーマンを想定。(組合管掌健康保険または協会けんぽの医療保険制度を利用)
*3 年収約370~770万円の方を想定。自己負担額の計算は、80,100円+((1)-267,000円)×1%。但し、自己負担額が80,100円以下の場合は窓口支払い額とした。
*4 (1)の保険診療の食事療養に係る費用のうち、厚生労働大臣が定める一般の方の1食あたりの標準負担額460円(平成30年4月以降)に対して、1日を3食として入院日数を乗じた金額。
*5 (2)の選定療養のうち、いわゆる差額ベッド代に係る費用。「主な選定療養に係る報告状況」厚生労働省 平成28年7月1日現在より1日あたり平均徴収額(推計)の合計値6,144円に入院日数を乗じた金額。
*6 付添いの家族の食事代や交通費,日用雑貨の購入費等の費用を1日あたり1,500円と仮定し、入院日数を乗じた金額。
喘息は早期に適切な治療を開始する必要があります。早期に治療を始めることによって、呼吸機能を維持し、症状を抑えることができます。
現在、日本の国民3人に1人は何らかのアレルギー疾患を持っており、その中でも喘息の患者数は子供から大人まで含めて450万人を超えているといわれています。
喘息は、息を吐くときに軌道が狭くなって、その刺激が咳中枢に伝わり咳が出ます。身近な疾患のひとつである喘息ですが、一歩間違えると命を落とすこともある病気です。そんな喘息の治療には、気管支を広げる薬として、「気管支拡張薬」が用いられます。気管支拡張薬には「吸入薬」(サルタノール®・メプチンエアー®など)・「貼る薬」(ホクナリンテープ®など)・「内服薬」(テオドール®など)の3種類があります。
喘息は長期的な治療が必要になる場合が多いので、治療費が問題となるケースもあります。たとえば成人の場合、吸入ステロイド・長時間作用型β―2刺激薬配合剤の薬価は、少ない用量でも月に6,000円、高用量になると10,000円以上になる場合もあります。さらに吸入薬に加えて、ロイコトリエン受容体拮抗薬などを併用する場合もありますので、決して安価なものとは言えません。
これらの治療費について、利用できる可能性のある補助の制度には、「高額療養費制度」・「各自治体による補助制度」などの制度があります。
高額療養費制度
この制度は、1か月に支払った医療費が一定額を超えた場合に、超えた分の金額が返還される制度です。その一定額(自己負担の上限金額)は、年齢や所得によって異なりますが、たとえば健保組合加入の70歳未満の年収約370~約770万円の方(標準報酬月額28万円以上50万円未満)は、1か月の医療費の自己負担額が8万100円に「(総医療費-267,000円)×1%)」を加算した額を超えると、超過した分が返還の対象となります。
高額療養費制度については、治療前に健保組合など加入している公的保険の窓口で「限度額適用認定証」をもらっておけば、医療機関での治療費の支払いは、その自己負担額の上限(上記の例だと8万100円程度)となります。
ただし、この制度には〝盲点〟があり、月の「初日から末日までの」1か月ごとに対象となる期間がリセットされます。たとえば1月15日から喘息の治療が始まり、2月15日までの1か月間で限度額を超えても、この制度の算定対象期間は1月31日までと2月15日までにわかれるため、1月中の治療費が約8万100円を超えていなければ、高額療養費制度は適用にはなりません。
各自治体による補助制度
公害などが関係している場合の喘息や、小児喘息の治療費を自治体が一部または全額負担してくれる制度です。制度の利用方法については、医療機関の相談窓口や市役所などの窓口で確認しましょう。
このように、喘息等の医療費に関しては公的な助成が充実しているといえます。ただし治療のために仕事を休むなど、現在の生活を維持するのが難しくなる場合もあります。さらに治療費以外の交通費などがかさむことを考慮する必要もあるでしょう。
治療費に関しては、監修医の診療経験に基づく平均的な金額を記載しております。患者の病状や受診される診療機関、治療方法などによって費用は異なります。あくまでも治療費の目安として情報を提供するものです。
監修

大河内 昌弘
プロフィール
平成2年3月名古屋市立大学医学部卒業。名古屋市立大学病院、愛知県公立尾陽病院で内科医として勤務した後、アメリカルイジアナ州立大学生理学教室に留学。
その後、厚生連尾西病院内分泌代謝科部長、名古屋市立大学消化器代謝内科学 臨床准教授を経て、平成24年10月におおこうち内科クリニック開業。
日本内科学会専門医、日本糖尿病学会専門医、日本消化器内視鏡学会指導医、日本消化器病学会専門医、平成15年学位取得。
病気データ
喘息のデータ
現在、日本の国民3人に1人は何らかのアレルギー疾患を持っており、その中でも喘息の患者数は子供から大人まで含めて400万人を超えているといわれています。
喘息(気管支ぜんそく)の原因はハウスダストやダニ、花粉などによるアレルギー反応で発症するアトピー型のタイプ(小児喘息に多い)と、風邪などのウイルスや喫煙などを引き金として発症する非アトピー型のタイプ(成人喘息に多い)に分けられます。
医療機関にかかっている喘息の患者数は、厚生労働省の患者調査によると、2017年は111.7万人と推定されています。
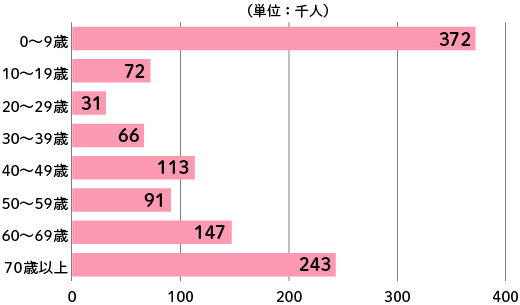
出典:厚生労働省 「患者調査」 より
また、2013年は年間1,728人、2016年は年間1,794人もの人が喘息を原因として命を落としています。喘息(気管支ぜんそく)はよく聞く身近な病気ですが、重症化すると命に関わる病気です。
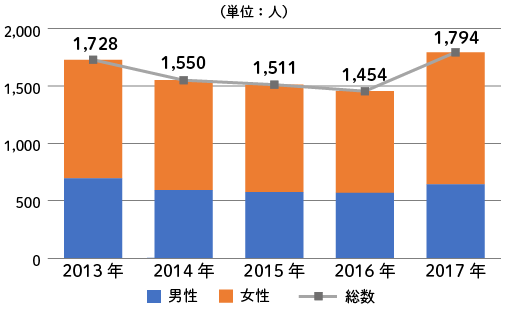
出典:厚生労働省 「人口動態統計(確定数)の概況」 より
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
目次
よくある質問
「喘息と保険」に関する相談例
持病や既往症がある方向けの保険商品をご案内しているニッセンライフのカスタマーコンタクトセンターには、喘息の方からのご相談が数多くあります。
主な質問とその回答例をご紹介します。
5歳の息子がダニやハウスダストに対してアレルギーを持っており、喘息発作が起きることがあります。日常的に吸入ステロイドや服薬などで症状をコントロールしていますが、いつ悪化するかも知れないと不安で仕方がありません。自治体の子ども医療費助成は小学校入学前にはなくなるので、民間の医療保険などで備えておきたいのですが、うちの子でも加入できますでしょうか。
回答はこちら
現在の持病の悪化にも備えたいということであれば、持病や既往症がある「引受基準緩和型医療保険」をお勧めします。
通常の医療保険に加入できる可能性はありますが、「肺や気管支の病気は保障しない」、「気管支ぜんそくの悪化を保障しない」などの条件が付く場合があります。現在の持病の悪化にも備えたいということであれば、持病や既往症がある「引受基準緩和型医療保険」をお勧めします。ご加入いただける年齢は商品によって異なります。(3歳~の商品もございます。)詳細は当社カスタマーコンタクトセンターにお問い合わせ下さい。
幼少期から小児喘息で治療を続けていましたが、現在はほぼ完治し、30歳になった今ではまったく症状が出ることはありません。もちろん、治療などはしておりません。生命保険や医療保険に加入できますでしょうか。
回答はこちら
現在は喘息の発作などもなく完治しているということであれば、通常の医療保険や死亡保険などにお申し込みいただくことは可能です。
現在は喘息の発作などもなく完治しているということであれば、通常の医療保険や死亡保険などにお申し込みいただくことは可能です。幼少期の喘息を理由に保険をお引き受けしないということはありません。
40歳を過ぎてから喘息を発症し、吸入ステロイドや服薬で治療を続けています。特に明け方などに発作が起こることもあります。今後症状が悪化して入院などする場合や、ほかの病気になって入院・手術する場合などに備えて医療保険に加入したいと思っています。加入できますでしょうか。
回答はこちら
もし持病の悪化の保障をご希望でしたら、告知項目が3~5項目と簡素化された引受基準緩和型の医療保険をご案内します。
現在、喘息で治療中の方は通常の医療保険にお申し込みいただける可能性はありますが、「肺や気管支の病気は保障しない」、「気管支ぜんそくの悪化を保障しない」などの条件が付く場合がほとんどです。もし持病の悪化の保障をご希望でしたら、告知項目が3~5項目と簡素化された引受基準緩和型の医療保険をご案内します。
子どもの頃から喘息を患っており、50歳を過ぎた今でも時々発作が起きることがあります。この病気は予防的な治療を続けており、悪化する不安はそれほどありませんが、がんに対する不安を持っています。今、がん保険に加入することはできますか。
回答はこちら
喘息で治療中の方でも、がん保険にはお申し込みいただけます。
喘息で治療中の方でも、がん保険にはお申し込みいただけます。ただし、ほかに持病や既往症があればお申し込みいただけない場合もあります。
相談をする
ニッセンライフでは、喘息の方の保険加入のご相談を受け付けています。ぜひお気軽にお電話下さい。
電話で相談する

ニッセンライフの経験豊富な専門のアドバイザーが対応いたします。保険でお悩みな点や疑問点などお客様の個々の状況に合わせてサポートいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み
対面で相談する

ニッセンライフのコンサルタントもしくは提携している共同募集代理店のコンサルタントが直接お会いし、お客様のライフプランに関するご相談や、ご家庭の問題解決策として保険のご提案をいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み



willnaviを運営する保険代理店、ニッセンライフに保険でお悩みな点や疑問点を無料でご相談できます。