クローン病でも入れる・加入できる保険

病気解説
クローン病とは
クローン病は、口から肛門までの消化管に炎症や潰瘍(粘膜のただれやえぐれ)ができる病気のことです。炎症性腸疾患(inflammatory bowel disease:IBD)のひとつであり、国の指定難病とされています。
炎症性腸疾患とは、大腸や小腸の粘膜に慢性的な炎症もしくは潰瘍が引き起こされてしまう原因不明の病気のことです。
大きく分けて、クローン病と潰瘍性大腸炎があります。
クローン病は、消化管のなかで飛び飛びに病変(病気が原因で身体に生じる変化)が分布することが特徴で、腸の壁の深い部分まで炎症が及び、「肉芽腫(にくげしゅ)」と呼ばれる特殊な炎症組織ができることもあります。また、瘻孔(ろうこう:腸と他の臓器との間にできる、トンネル状の異常な穴)ができることもあります。
口の中から肛門まで、消化管のどの部位にも病変ができますが、小腸や大腸、特に回盲部小腸から大腸へ移行する部分)、肛門周囲に起こりやすいです。
クローン病の症状
クローン病では、小腸や大腸に炎症や潰瘍が生じるため、繰り返される腹痛や下痢、血便、体重減少などの症状が起こります。こうした症状は、特に急性期の際には急性虫垂炎や大腸憩室炎(だいちょうけいしつえん)に似ていることもあります。また、腸結核や腸管ベーチェット病などとの鑑別も必要となります。
クローン病の検査
クローン病を含めた炎症性腸疾患は、症状や身体診察、内視鏡検査をはじめとした画像検査によって確認することのできる特徴的な所見によって診断されます。腸結核との鑑別が必要なケースもあるので、その場合にはツベルクリン反応やインターフェロンγ遊離試験(interferon-gamma release assay:IGRA)などの検査、また腸管生検組織を使ったPCR法によって結核菌感染の可能性を除外します。
クローン病の診断基準
クローン病は、厚生労働省の「難治性炎症性腸管障害に関する調査研究」の診断基準に基づいて診断されます。主に、以下のような特徴的な所見が判断材料になります。
- 縦方向に走る潰瘍(特に小腸の特定部位にできやすい)
- 敷石のように見える腸の粘膜変化(敷石像)
- 特殊な組織変化(非乾酪性類上皮細胞肉芽腫)
さらに、広範囲の潰瘍、肛門の病変(痔瘻や裂肛など)、胃や十二指腸の異常などが診断の参考になります。
こうした所見をもとに、医師が総合的に判断して診断がおこなわれます。
クローン病の分類
クローン病は、症状が軽いかもしくは消失している「寛解期」と、さまざまな症状のために日常生活に支障をきたす「活動期」をしばしば繰り返します。
そして、クローン病は、病変が主にある部位によって「小腸型」、「大腸型」、「小腸大腸型」の3つに分けられます。消化管のみでなく、腸管以外の合併症による影響にも留意しなければいけません。クローン病は、肛門部の病変は再発を繰り返しやすく、治療が難しいこともあるので、きちんと管理していくことが大切です。
病変の特徴から、疾患パターンは「非狭窄、非穿通型」、「狭窄型」、「穿通型」に分類されます。
また、治療の際には、腸閉塞や膿瘍などの合併症の有無や、炎症反応(CRP値)、治療に対する反応から、重症度も評価されます。その場合は、「軽症」「中等症」「重症」と分けられています。
クローン病の原因
クローン病の原因は、現時点では明らかにはなっていません。
遺伝的な要因に加えて、ウイルスや細菌による感染、腸内環境の変化など、さまざまな要因が関与し、腸粘膜の免疫系の調整機構が障害されて炎症が生じるというメカニズムが考えられています。
近年の研究では、喫煙を続けていることはクローン病の発症の危険因子となることがわかっています。虫垂切除術(虫垂という腸管の一部を取り除く手術)をおこなった場合、クローン病の発症リスクが下がるという報告もあります。
また、非ステロイド抗炎症薬(NSAIDs)の使用はクローン病の増悪(病状の悪化)、あるいは発症リスクを高めるという研究結果も発表されています。
クローン病の合併症
クローン病を含む炎症性腸疾患では、腸以外にも腸管外合併症の症状があらわれることが知られており、主に皮膚病変や関節病変が挙げられます。
皮膚病変は炎症性腸疾患の約15%に合併するといわれ、結節性紅斑(皮下脂肪に炎症が起こり、赤色や紫色の斑点が皮膚に生じる病気)、壊疽性膿皮症(小さな斑点や水ぶくれから徐々に皮膚がただれ、壊死する病気)、Sweet病(皮膚に赤い発疹ができる病気で、発熱を伴うこともある)などが知られています。また、クローン病の治療に用いられている抗TNFα抗体製剤投与に伴う皮膚病変も近年増加しています。
関節病変としては、炎症のない痛みである「関節痛」と炎症を伴う「関節炎」があります。関節炎はクローン病の約15〜20%に発生します。そのうち、強直性脊椎炎という関節炎は40歳以下の患者に多く見られます。この関節炎では仙腸関節(骨盤にある仙骨と腸骨を繋いでいる関節)に炎症が生じ、数ヶ月にわたって朝のこわばりやお尻にまで広がる痛みがみられます。
その他に、手足の関節炎も報告されています。
保険加入
クローン病でも入りやすい保険とは
クローン病で治療中であっても、持病がある方でも入りやすい「引受基準緩和型保険」や「無選択型保険」に入れる可能性があります。
クローン病で治療中の方が保険を選ぶときのポイントをみてみましょう。
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
クローン病で治療中の方が入りやすい引受基準緩和型保険とは
引受基準緩和型保険は、通常の保険と比べて健康状態の告知など保険に加入する条件(引受基準)が緩和されているため、治療中の方が入りやすくなっています。
もしクローン病が悪化して入院や手術をした場合でも保障対象になるため、万が一のときでも安心です。
ただし、保険に入りやすい分保険料が割増になっているなどの条件があります。
1.最近3か月以内に、医師の診察・検査または健康診断・がん検診・人間ドックを受けて、入院または手術、がんの疑いでの再検査・精密検査をすすめられたことがある(ただし、再検査・精密検査の結果、がんまたはその疑いが否定された場合は含みません)
2.過去1年以内に、病気やケガで入院したこと、または手術を受けたことがある
3.過去5年以内に、下記の病気と新たに診断されたこと(再発や転移を含む)、あるいは下記の病気により入院したこと、または手術を受けたことがある(がん・肝硬変・統合失調症・アルコール依存症・認知症)
※上記は保険会社の健康状態の告知項目例です。告知項目は保険会社・保障(補償)内容によって異なります。また、お仕事の内容や他の保険契約の加入状況などにより、ご加入いただけない場合があります。
とくに女性のオペレーターが多数在籍しているため、女性のお客さまも安心して相談いただけます。

引受基準緩和型保険では加入が難しいという場合は無選択型保険
直近で入院や手術の経験があるなど、告知に該当して加入が難しいという場合は、無選択型保険を検討してみましょう。
無選択型保険は医師の診査や告知書による告知がないため、直近で入院や手術をしていても入れる可能性がある保険です。
ただし、保険料が引受基準緩和型保険よりもさらに割高であることや、責任開始期(日)前に発病していた病気は保障(補償)の対象にならないなどの条件がついていることがほとんどです。
ニッセンライフで無選択型保険の相談・加入された方は、現在何も保険に加入していないため、引受基準緩和型保険に入れるようになるまでのつなぎとして検討されることが多いです。
保険の選び方で迷ったときはニッセンライフにご相談ください
引受基準緩和型保険の告知項目は商品によって項目数や告知内容が異なるため、A社の商品では加入が難しくてもB社なら加入できたというケースがあります。また、以前と比べて引受基準緩和型保険でも通常の保険と同じような保障内容が選べることや、保障を自由にカスタマイズできる商品もあるので、現在加入している保険の有無やライフスタイルに合わせて複数商品から比較・検討することをおすすめします。
ニッセンライフでは複数の保険会社の取り扱いがあり、お客さまのご希望に合わせて商品のご紹介・ご説明・申し込みのお手伝いを行っております。
ぜひお気軽にお問合せください。
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
とくに女性のオペレーターが多数在籍しているため、女性のお客さまも安心して相談いただけます。

治療法
クローン病の治療法
クローン病の治療は、病期がどの段階かによっても異なります。
活動期には寛解期に導入させるための治療(寛解導入療法)をおこない、寛解期には寛解状態を長く維持させるための治療(寛解維持療法)をおこないます。
●活動期のクローン病に対する寛解導入治療
クローン病が軽症から中等症の場合には、経口ステロイド薬と経腸栄養(チューブなどを使って腸からとる栄養)、5-ASA(アミノサリチル酸)の投与がおこなわれます。
経口ステロイドには寛解導入効果があるとされていますが、白内障や緑内障、副腎皮質機能不全、易感染性(感染症にかかりやすくなる状態)、耐糖能低下(血糖値が高くなりやすい状態)、骨粗鬆症などの副作用も報告されているため、注意が必要です。
中等症から重症の場合には、経口ステロイド薬や点滴でのステロイド薬、経腸栄養、さらに大腸病変があるケースではGMA(顆粒球単球吸着除去療法)が選択されます。
クローン病の急性期には、経腸栄養療法によって腸管の病変が改善するという日本の報告があります。経腸栄養療法で使用される消化態栄養剤は、腸管での消化吸収がしやすいという特徴があります。
GMAは、免疫吸着ビーズを充填したカラム(特殊なフィルター装置)によって、顆粒球や単球(炎症に関わる白血球の一種)を除去する治療法です。副作用が少ない方法ではありますが、腕などの血管に針を刺すことが難しい場合には、十分な血流量を確保できないためおこなえないことがあります。
重症の場合には、入院の上、完全静脈栄養とし、点滴でのステロイド薬投与をおこないます。同時に、外科的な手術治療が必要かどうかについて検討されます。
特に高齢者の場合には、手術時期が遅れると大出血や、まれではありますが中毒性巨大結腸症などの合併症を起こしやすいです。穿孔(腸に穴が空いてしまうこと)まで至ると約半数が死亡するという報告や、術後の肺炎などによる手術期死亡が高率となるという報告もあります。そのため、免疫抑制治療薬の効果が乏しいなどの場合は、早期に手術が必要となるケースもみられます。
ステロイド薬での治療効果があまり見られない例(ステロイド抵抗例)では、抗TNFα抗体製剤など、有効性が認められている薬剤の使用が検討されます。しかし、抗TNFα抗体製剤の副作用として結核やB型肝炎などの感染症の活性化が報告されています。
また、皮膚症状や脱髄疾患(神経の信号がうまく伝わらなくなる病気)、末梢神経症障害といった副作用の報告もあります。これらに注意しながら治療を続けていくことになります。
他方、ステロイド薬を減量すると病気が悪化する例(ステロイド依存例)では、免疫抑制薬の使用が検討されます。
このような治療によって症状が改善または寛解(かんかい)状態(完全に直った状態ではないものの、症状や検査結果の異常がなくなった状態のこと)になった場合には、寛解維持治療に移行していきます。
一方で、腸に穴が空いてしまう穿孔(せんこう)や大出血、腸閉塞、膿瘍などの症状が見られた場合には、外科的治療が選択されます。
●クローン病の消化管合併症に対する治療
クローン病では、消化管に炎症が繰り返し生じた結果、瘻孔(ろうこう:腸と他の臓器との間にできる、トンネル状の異常な穴)ができてしまうことがあります。その際、腸と他の臓器がつながる内瘻(ないろう)や、腸と皮膚がつながり体の表面に穴の出口ができる外瘻(がいろう)があります。外瘻には、痔瘻(肛門と直腸との間に瘻孔ができ、膿が排泄される状態)が含まれます。
内瘻に対しては抗菌薬や抗TNFα抗体製剤、外瘻に対してはこれに加えてドレナージも選択されます。
クローン病では狭窄(きょうさく:腸が狭くなること)が起こりやすくなります。狭窄が炎症によって起きている場合には、ステロイドや抗TNFα抗体といった炎症を抑える薬が使われます。一方で、腸の組織が硬くなってしまう線維性の狭窄には、内視鏡を使って狭くなった部分を広げる治療(内視鏡的拡張術)がおこなわれます。
さらに出血している際には内視鏡的止血などをおこない、インフリキシマブの投与も考慮されます。また、膿瘍ができている際には抗菌薬の投与や経皮的ドレナージ(皮膚から針や管を通して膿や液体を体外に出す処置)をおこないます。
以上の治療でも症状が改善しない際には、外科的な治療が検討されます。
●寛解期クローン病に対する維持治療
これまでに述べてきた治療によって寛解状態になった際は、AZA(アザチオプリン)・6-MP(メルカプトプリン)といった薬剤の投与、経腸栄養・5-ASA製剤が選択肢のひとつとして考慮されます。
AZA、6-MPは免疫調整薬で、クローン病の寛解状態を維持する効果がいくつかの研究で示されています。また、手術の回避にも有用とされています。ただし、炎症性腸疾患に対する6-MPの使用は日本では保険適用外です。
抗TNF-α抗体製剤、ウステキヌマブ、ベドリズマブといった薬剤がよく効き、これらによって寛解になった場合は、効果のある薬をそのまま投与し続けます。
一方で、こうした治療によっても再燃がみられる場合には、寛解導入療法が再度おこなわれます。
同時に、禁煙や食事・栄養指導がおこなわれます。非ステロイド抗炎症薬(NSAIDs)は胃腸を荒らしたり、腎臓に負担をかけたりすることがあるため、使い方には注意が必要になります。
治療費
クローン病の治療費
クローン病の治療は、主に内科治療(内服薬の投与など)が中心となり、基本的には外来での治療が可能ですが、腹痛や下痢などの症状が悪化する時期には入院が必要となる場合もあります。また、一定の割合で手術が必要となる方もおり、その際には後述のような費用がかかるケースがあります。
ただしこちらは一例であり、診療内容や病院の規模によっても異なります。
また、ステロイド抵抗例に用いられる抗TNFα抗体製剤やモノクローナル抗体薬の中には、薬価が高額なものもあります。
例えば、患者の体重が60kgと想定した場合における治療1回あたりの抗TNFα抗体製剤の薬価は以下の通りです。
(以下すべての薬剤の費用は3割負担の場合の金額で記載しています。)
- インフリキシマブ(レミケード®)
先発品 約54,000円、後発品 約18,000円 - アダリムマブ(ヒュミラ®)
初回は約30,000円、2週間後は約15,000円、4週後以降は約7,500円 - ゴリムマブ(シンポニー®)
初回は約132,000円、2週後・6週目以降は約66,000円
また、モノクローナル抗体薬の薬価は以下の通りです。
- ウステキヌマブ(ステラーラ®)
初回は約162,000円、8週後以降は約120,000円 - ベドリズマブ(エンタイビオ®)
84,000円
このような高額な薬剤を用いた場合、外来通院であっても医療費が高額になりえますが、高額療養費制度が利用できるので、自己負担額が一定の上限額(自己負担限度額)を超えた場合は、超えた部分の払い戻しを受けられます。
治療費用例 〜入院日数 7日から14日程度〜
医療にかかる費用
外科的手術にはさまざまな種類があり、その内容や複雑さによって費用も大きく異なります。
たとえば、複雑な瘻孔(ろうこう)や膿瘍(のうよう)を伴う場合、または悪性腫瘍に対して実施される小腸切除術では、3割負担の場合およそ102,000円程度の費用がかかります。
以下、すべての費用について、同様に3割負担の場合の金額を記載しています。
一方、痔瘻の根治手術では、病変が単純なものであれば約11,100円、複雑なものでは約22,500円とされています。
さらに、小腸や結腸の狭くなった部分を内視鏡で広げる手術には、約33,000円がかかります。
これらの金額に加え、手術に伴うさまざまな加算(手術加算、全身麻酔、ICU使用など)が加わることがあります。
また、病院が出来高制(実施した医療行為ごとに費用が加算される方式)か、DPC(包括支払い方式)かによっても、実際の請求額は変わる可能性があります。
このほかに、差額ベッド代や食事療養費用などがかかります。
なお、手術ではありませんが、大腸に病変のあるクローン病の患者に対しておこなわれることのある血球成分除去療法という治療もあります。これは入院または外来で実施され、1回あたり約6,000円程度の費用がかかります。
なお、治療費に関しては、監修医の診療経験に基づく平均的な金額を記載しております。患者の病状や受診される診療機関、治療方法などによって費用は異なります。あくまでも治療費の目安として情報を提供するものです。
病気データ
クローン病のデータ
厚生労働省の「患者調査」(令和5年)によれば、令和5年にクローン病で医療機関を受診した患者は約59,000人(男性39,000人、女性20,000人)でした。
クローン病は、10歳代後半から30歳代前半に発症しやすいことが知られています。しかし、高齢になってから発症する方もまれではありません。
また、クローン病と潰瘍性大腸炎を含めた炎症性腸疾患は適切に治療すれば長く生きられることが多く、高齢者人口が増加している状況を鑑みると、有病者は今後高齢層に移行していくことが予想されます。
2014年の疫学調査によると、日本では人口10万人あたりのクローン病の罹患率(ある期間内に一定の集団で新たに発生した病気の数を、その集団の期間中の人口で割った値)は、55.6人でした。また、男女比は2.4:1であり、男性の方が多くなっていました。
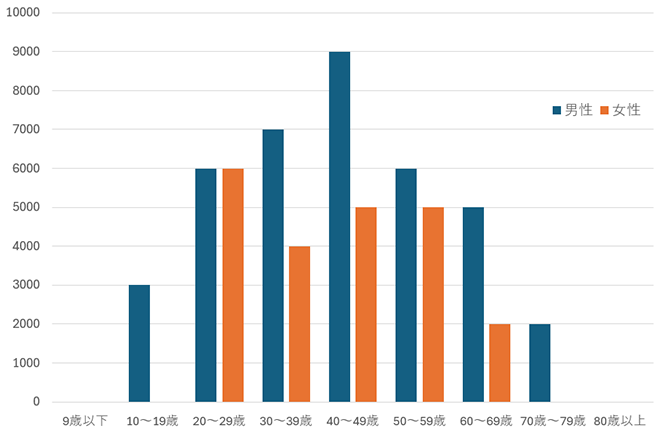
厚生労働省「令和5年患者調査」を用いてニッセンライフが作成
出典
日本消化器病学会「炎症性腸疾患(IBD)診療ガイドライン」
https://www.jsge.or.jp/committees/guideline/guideline/ibd.html厚生労働省「令和5年患者調査」
https://www.mhlw.go.jp/toukei/saikin/hw/kanja/23/
医療情報の監修

和田 蔵人
プロフィール
佐賀大学医学部卒業。南海医療センター消化器内科部長、大分市医師会立アルメイダ病院内視鏡センター長兼消化器内科部長などを歴任後の2023年、大分県大分市に「わだ内科・胃と腸クリニック」開業。
地域医療に従事しながら、医療関連の記事の執筆や監修などを行なっている。医学博士。日本消化器病学会専門医、日本消化器内視鏡学会専門医、日本肝臓学会肝臓専門医、日本医師会認定産業医の資格を有する。
目次
よくある質問
「クローン病と保険」に関する相談例
持病や既往症がある人向けの保険商品をご案内しているニッセンライフのカスタマーコンタクトセンターには、クローン病の方から多くのご相談があります。
主な質問とその回答例をご紹介します。
クローン病は指定難病ですが、保険に入れますか?
回答はこちら
引受基準緩和型保険であれば入れる可能性があります。
告知項目に該当しなければ、指定難病であっても保険に入れる可能性があります。
商品によって備えられる保障が異なるため、複数の商品の比較・検討することをおすすめします。
半年ほど前にクローン病で検査入院をしました。引受基準緩和型保険の告知項目に該当しますか?
回答はこちら
検査入院も入院に含まれるので、告知項目に該当します。
1~2年以内に入院をしたこと、手術を受けたことがあるかどうかを告知項目にしている商品が多いので、半年前に入院したのであれば告知項目に該当するためお申込みいただけません。
告知が必要ない無選択型保険であれば、1~2年以内に入院をしていても入れる可能性があります。
クローン病以外の病気で治療中ですが保険に入れますか?
回答はこちら
病名や治療歴によっては保険に入れる可能性があります。
クローン病以外の病気についても、引受基準緩和型保険の告知項目に該当しなければ、引受基準緩和型保険に入れる可能性があります。
お問合せいただければ状況をおうかがいの上最適な商品をご紹介することができるので、ぜひお電話・ご相談ください。
相談をする
ニッセンライフでは、クローン病の方の保険加入のご相談を受け付けています。ぜひお気軽にお電話下さい。
電話で相談する

ニッセンライフの経験豊富な専門のアドバイザーが対応いたします。保険でお悩みな点や疑問点などお客様の個々の状況に合わせてサポートいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み
対面で相談する

ニッセンライフのコンサルタントもしくは提携している共同募集代理店のコンサルタントが直接お会いし、お客様のライフプランに関するご相談や、ご家庭の問題解決策として保険のご提案をいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み



willnaviを運営する保険代理店、ニッセンライフに保険でお悩みな点や疑問点を無料でご相談できます。