大腸がんでも入れる・加入できる保険

病気解説
大腸がんとは

大腸がんとは、結腸がんと直腸がんの総称ですが、中でも直腸がんは全体の約4割を占めます。
この他にも、直腸の手前であるS状結腸部にも比較的多くがんが発生します。
大腸がんの原因は、近年の食生活の欧米化や高齢化が発生要因となっている上、遺伝的な要素で大腸がんになる方がいるのも分かっています。
では、大腸がんを発症したらどんな症状が出るのでしょうか。
実は、大腸がんは発症初期には無症状のことが少なくありません。そのため、自覚する症状は全く何もなく、検診などの便潜血(べんせんけつ)検査で、便に血液(ヒトヘモグロビン)が混じっていることが大腸がん発見のきっかけだったというケースがよくあります。大腸がんは、ある程度進行してから、血便、下痢や便秘、便が細い、残便感、腹痛などの症状が出てくるケースが多いのです。
大腸は170センチ程度と長い臓器のため、症状のあらわれ方はがんができた部位によっても異なります。たとえば、肛門から遠い「結腸の右半分」にできたがんは症状が出にくく、がんが大きくなって腹部腫瘤として初めて気がつくということもあります。じわじわと出血が続いて、貧血症状が出てから異変に気が付くことも少なくありません。
一方、肛門に近い直腸やS状結腸部分にできたがんは、血便や便の通過障害(便秘)が起こりやすく、比較的早期の段階から症状が出ることが多いのが特徴です。
検診の便潜血検査で陽性となったり、血便や便通異常などの自覚症状があったりして、大腸がんが疑われる場合、「内視鏡検査」で詳しく大腸内部を調べます。
内視鏡検査とは、肛門から内視鏡を挿入し、直腸、S状結腸、下行結腸、横行結腸、上行結腸、盲腸まで、大腸全体を調べる方法です。事前に下剤を服用し、大腸内部を綺麗にした状態で検査をおこないます。
全身麻酔を要するほどの大きな苦痛を伴う検査ではありませんが、曲がりくねった大腸内を内視鏡が通過する際にある程度の圧迫感や痛みを感じることがあります。そのため、検査前に鎮痛剤を静脈内に投与して、ぼんやりした状態で苦痛なく検査が受けられるように工夫している病院もあります。
内視鏡検査でがんが疑われた場合、組織の一部を採取し病理検査を行い、がん細胞の有無を確認します。もし、がんと判断されれば、CT検査などで、がんの進行度やリンパ節やほかの臓器への転移の有無などを詳しく調べます。こうした検査の結果により、大腸がんの病期(ステージ)を判定し、その後の治療方針を決定します。
保険加入
大腸がんにそなえる保険選び

2017年にがんで死亡する人のうち、大腸がんは死亡原因の3位となっています。
また、40~50歳代から増加し、他の多くのがんと同様に高齢になるほど罹患率が高くなります。
しかし、健康診断の普及に加えて、近年の医療技術の発展などにより、早期に発見することができれば、根治が期待できます。
では、大腸がんと診断された方や、過去に大腸がんにかかったことがある方は保険に加入できるのでしょうか?
まず大前提にあるのが、現在治療中の病気があったり、過去に大きな病気をしたことがある方は、健康な方と比べて加入できる保険が限定されてしまったり、保障の範囲が狭くなったりする可能性が高くなるということです。
特にがんは、日本人の死亡原因の第一位の病気です。医療技術の進歩などから早期であれば、根治できるケースも多々ありますが、がんになると長い闘病生活を要することもありますし、手術をしても転移や再発のリスクはどうしても無くなりません。健康な人と比べると、入院や手術、死亡する確率がとても高くなるため、がんになった人は、終身保険や定期保険などの死亡保険や医療保険、がん保険など通常の生命保険に加入するのは非常に難しくなります。
こうした中、登場したのが引受基準緩和型(ひきうけきじゅんかんわがた)の保険です。この保険は、通常の保険商品よりも引き受けの基準がゆるくなっており、告知しなくてはいけない項目も大幅に簡素化されています。
ある会社の「引受基準緩和型保険」の告知項目
- 過去3ヶ月以内に医師から入院・手術を勧められていないか
- 過去2年(1年)以内に、入院・手術をしていないか
- 過去5年以内にがんまたは肝硬変で治療を受けていないか
これらの質問にすべて「いいえ」であれば、申し込むことが可能です。つまり、大腸がんにかかったことがある方でも、治療を終えてから5年間、再発や転移がなく、完治していればこの医療保険に加入できる可能性が出てきます。
また、3~5項目の質問内容(告知)は、保険会社によって異なり、2年以上前の入院・手術・放射線治療を一切問わない医療保険も新たに登場しています。そのため、複数の会社の引受基準緩和型医療保険を比較検討することが最適な「保険選び」にはとても大切です。
ただし引受基準緩和型の保険は、通常の保険よりも保険料が割増しされているなどの条件があるので注意が必要です。
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
治療法
大腸がんの治療方法

大腸がんは、がんの進行度によって病期(ステージ)ごとにわけられます。
がんがどのぐらいまで深く進んでいるか、リンパ節への転移はあるか、ほかの臓器への転移はあるかなどによって、
「0期(ステージ0)」、「Ⅰ期(ステージ1)」
「Ⅱ期(ステージ2)」、「Ⅲ期(ステージ3)」
「Ⅳ期(ステージ4)」の5段階に分類されます。
大腸がんの治療はこの病期に基づいて、標準的な治療方法が決められています。
たとえば、がんが粘膜または粘膜下層の浅いところにとどまっている「0期」「Ⅰ期」の大腸がんであれば、内視鏡治療でがんを切除するケースが一般的です。ごく初期の大腸がんであれば、開腹せずに肛門から内視鏡を挿入してがんを切除する「内視鏡治療」の方が体へのダメージが少ないからです。
そして、「Ⅰ期」〜「Ⅲ期」で、がんが粘膜下層の深層やさらに深い部分まで浸潤している場合は、開腹手術や腹腔鏡下手術など外科治療が選択されます。
開腹手術とは、全身麻酔でお腹を切って、がんのある部分の腸管とリンパ節を切除する方法です。
腹腔鏡手術とは、腹部に5ミリから1センチ程度の穴を数か所あけて、そこから専用のカメラ(腹腔鏡)と手術操作の器具を挿入して、がんの切除を行う方法です。お腹を大きく切ることがなく、傷も小さくてすみますが、がんの位置や進行度などによっては、開腹せざるを得ない場合もあります。
ほかの臓器などへ転移がある「Ⅳ期」の大腸がんでは、病状と患者の全身状態などにおうじて、外科治療だけでなく、化学療法(抗がん剤治療)や放射線治療を組み合わせて集学的治療を行います。
このように、大腸がんにおける治療法は、
①内視鏡治療 ②手術(外科治療) ③抗がん剤治療(化学療法) ④放射線療法
などがあり、病期や症状、患者の全身状態や年齢などに応じて、これらの治療法が単独かまたは組み合わせて行われるのが一般的です。(*1)
(*1)大腸がんの病期と治療方法の図は下記に分かりやすく掲載されていますのでご参照ください。
国立がん研究センター・がん対策情報センター「がん情報サービス」のHP
http://ganjoho.jp/public/cancer/colon/treatment_option.html
治療費
大腸がんの治療費用
2018年に某病院にて大腸がんを治療した65歳男性の治療費実例にもとづき、患者さんが負担しなくてはならない費用の概算を計算しました。
| 医療にかかる費用 | |
|---|---|
| ①健康保険適用医療費総額 (保険診療分) | 400,000円*1 |
| ②評価療養・選定療養等の総額(保険外診療分) | 0円*1 |
| ③医療費総額(①+②) | 400,000円 |
| ④窓口支払額(3割負担の場合*2①×30%) | 120,000円 |
| ⑤高額療養費の自己負担限度額*3 | 81,430円 |
| ⑥高額療養費による割戻額(④-⑤) | 38,570円 |
| ⑦医療費自己負担額(②+⑤) | 81,430円 |
| その他の自己負担費用の概算 | |
| ⑧入院時食事療養費標準負担額*4 (1食460円×入院日数×3回) | 5,520円 |
| ⑨差額ベッド代 (1日6,144円×入院日数)*5 | 24,576円 |
| ⑩雑費(1日1,500円×入院日数)*6 | 6,000円 |
| ⑪合計自己負担額(⑦+⑧+⑨+⑩) | 117,526円 |
*1①②の治療費は、実在する患者の診療明細から監修医の判断のもと個人情報が特定できないよう修正を加えた金額。
*2 70歳未満のサラリーマンを想定。(組合管掌健康保険または協会けんぽの医療保険制度を利用)
*3 年収約370~770万円の方を想定。自己負担額の計算は、80,100円+((1)-267,000円)×1%。但し、自己負担額が80,100円以下の場合は窓口支払い額とした。
*4 (1)の保険診療の食事療養に係る費用のうち、厚生労働大臣が定める一般の方の1食あたりの標準負担額460円(平成30年4月以降)に対して、1日を3食として入院日数を乗じた金額。
*5 (2)の選定療養のうち、いわゆる差額ベッド代に係る費用。「主な選定療養に係る報告状況」厚生労働省 平成28年7月1日現在より1日あたり平均徴収額(推計)の合計値6,144円に入院日数を乗じた金額。
*6 付添いの家族の食事代や交通費,日用雑貨の購入費等の費用を1日あたり1,500円と仮定し、入院日数を乗じた金額。
内視鏡治療と抗がん剤・薬物療法では治療費に大きな違い
「予想以上にお金がかからなかった」
「毎月の支払いが大変で、こんなに治療費用がかかると思わなかった」
がんで治療を受けた人に話を聞くと、こんな両極端な答えが返ってくることがあります。いったいどちらが正しいのでしょうか? 実はどちらも正直な感想にほかなりません。
がんは入院・手術に加えて、放射線・抗がん剤・化学(薬物)療法など、さまざまな方法を組み合わせて治療が行われます。治療が長期に及んだり、再発・転移したりすることもあり、治療費は高額になることも少なくありません。しかし初期のがんであれば簡単な手術によって完治することもあり、その場合は費用の負担は比較的小さくて済みます。がんの種類や病期(ステージ)、選択する治療方法などによって、かかる費用やお金が大きく異なるのです。
たとえばリンパ節への転移がなく、がんが粘膜または粘膜下層の浅いところにとどまっている「0期」「Ⅰ期」の大腸がんであれば、内視鏡でがんを切除することが一般的ですが、公的医療保険と後述の「高額療養費制度」を活用すれば、支払う治療費は10万円以下で済む場合もあります。
しかし進行した大腸がんの場合、手術に加えて化学療法(抗がん剤治療)や放射線治療を組み合わせる場合もあり、治療が長期におよんで100万円以上の治療費が必要になることも少なくありません。
具体的に見てみましょう。
「がん治療費.com」では、さまざまながんにおけるステージごとの治療費が紹介されています。
もし直腸がんのステージ3と診断された場合、どのくらいの治療費がかかるのでしょうか。
手術(直腸切除手術)だけの場合
| 1年目 | 約1,430,000円 |
|---|---|
| 2年目 | 約174,000円 |
| 3年目 | 約143,000円 |
| 4年目 | 約63,000円 |
| 5年目 | 約63,000円 |
| 総額 | 約1,873,000円 |
手術(直腸切除手術)の後、
半年間の注射抗がん剤治療をする場合
| 1年目 | 約2,276,000円 |
|---|---|
| 2年目 | 約174,000円 |
| 3年目 | 約143,000円 |
| 4年目 | 約63,000円 |
| 5年目 | 約63,000円 |
| 総額 | 約2,719,000円 |
手術(直腸切除手術)の後、
半年間の放射線治療+注射抗がん剤治療をする場合
| 1年目 | 約2,835,000円 |
|---|---|
| 2年目 | 約174,000円 |
| 3年目 | 約143,000円 |
| 4年目 | 約63,000円 |
| 5年目 | 約63,000円 |
| 総額 | 約3,278,000円 |
※上記の例はあくまでも一例です。
がん治療には「高額療養費制度」の活用を忘れずに
がん治療にかかるお金・費用を考えるときに欠かせないのが「高額療養費制度」の活用です。この制度は、1か月に支払った医療費が一定額を超えた場合に、超えた分の金額を返還してくれる制度です。その一定額(自己負担の上限金額)は、年齢や所得によって異なりますが、たとえば健保組合加入の70歳未満の年収約370~約770万円の方(標準報酬月額28万円以上50万円未満)は、1か月の医療費の自己負担額が8万100円に(総医療費-267,000円)×1%を加算した額を超えると、超過した分が返還の対象となります。
大腸がんの1か月の総医療費が50万円で、自己負担額がその3割の15万円だった場合、自己負担の上限額を超えた7万円弱が支給されるのです。
高額療養費制度については、治療前に健保組合など加入している公的保険の窓口で「限度額適用認定証」をもらっておけば、医療機関での治療費の支払いは、その自己負担額の上限(上記の例だと8万100円程度)となります。
ただしこの制度には〝盲点〟があり、月の「初日から末日までの」1か月ごとに対象となる期間がリセットされます。たとえば1月15日からがんの治療が始まり、2月15日までの1か月間で限度額を超えても、この制度の算定対象期間1月31日までと2月15日までにわかれるため、1月中の治療費が約8万円を超えていなければ、高額療養費制度は適用にはなりません。
さらに公的医療保険が適用されない医療費(未承認の抗がん剤や差額ベッド代など)は、この制度の対象外です。
実は、がんにかかるお金で意外に負担が重いのが、治療費以外にかかる費用です。ニッセンライフが2011年に、がん患者団体支援機構と共同で実施した「第3回・がん患者アンケート」では、がん治療費以外の支出として(1)交通費・宿泊費(平均23.2万円)(2)健康食品・サプリメント(同15.3万円)(3)保険適用外の漢方薬(同12.2万円)(4)ウィッグ・かつら(同19.3万円)―という結果が出ました。総額では1人平均50万円以上の治療費以外の「自己負担」があることが明らかになっています。
違う医師の意見も聞きたい場合はセカンドオピニオンを
大腸がんは診断が確定し、治療方針が決定してからでないと医療費がどのぐらいになるかは見えてきません。そのため治療方針を聞くのと同時に、治療費用についてもしっかりと確認しておいた方がいいでしょう。がん治療は長期におよぶことが多いため、1~2年単位で必要な費用を把握しておくことも欠かせません。
また主治医の診断や治療方針について、別の医師の意見も聞きたいと思った場合は、セカンドオピニオンを活用しましょう。ここでのポイントは、主治医とは得意とする治療が異なる医師を探すことです。違う視点を持った医師の見解を聞くことで選択肢が広がる可能性があります。複数の意見を聞いた上で、最後は自分で納得して結論を出すことが大切です。
治療費に関しては、監修医の診療経験に基づく平均的な金額を記載しております。患者の病状や受診される診療機関、治療方法などによって費用は異なります。あくまでも治療費の目安として情報を提供するものです。
監修

佐藤 典宏
産業医科大学 第1外科 講師
プロフィール
医学博士、日本外科学会指導医・専門医、がん治療認定医。消化器がんに対する外科治療のかたわら、膵臓がんの基礎研究にも従事しています。がん患者さんに役に立つ情報を提供すべくブログを開設「あきらめない!がんが自然に治る生き方(https://satonorihiro.xyz/)」。著書に『ガンとわかったら読む本』(マキノ出版)。
参考文献
がん治療費.com
http://ganchiryohi.com/
病気データ
大腸がんのデータ
最新がん統計によると、2017年にがんで死亡した人は男性22万398人、女性15万2,936人いました。そのうち「大腸がん」は男性では「肺がん」「胃がん」に続く3位、女性では1位となるなど、死亡数の多いがんの代表例です。大腸がんは、40-50歳代から増加し、ほかの多くのがんと同様に高齢になるほど罹患率が高くなります。健康診断の普及に加えて近年の医療技術の発展などにより、早期に発見することができれば、根治が期待できます。
罹患率が高い大腸がんですが、その死亡数(率)や生存率はどうなっているのでしょうか。
2017年にがんで死亡した人は約37万人にのぼりますが、そのうち大腸がんで死亡した人は全体の13.6%を占めて約5万1,000人となっており、部位別では肺がんに続いて2番目に多い数字です。男女別では、女性のがん死亡数のうち、大腸がんによる死亡は15.3%を占めて1位となっています。
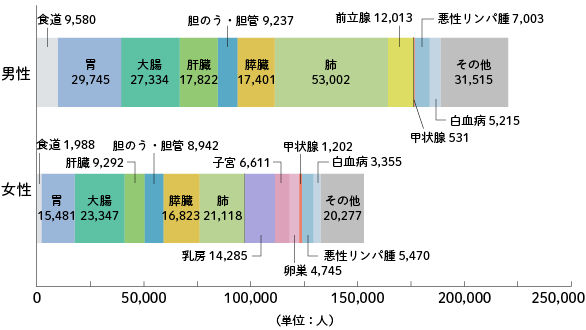
公益財団法人がん研究振興財団 「がんの統計’17」より
部位別がん死亡数(2016)
がんの早期発見による死亡者数の減少は、わが国にとっても大きな課題です。
平成24年6月に閣議決定された厚生労働省による「がん対策推進基本計画」では、全体目標として「がんによる死亡者の減少」がかかげられ、その達成にむけて「がん検診の受診率を5年以内に50%(胃・肺・大腸がんは当面40%)以上にする」と目標を設定しています。
では日本人のがん患者のうち、罹患率2位の大腸がん検診の受診率はどのくらいあるのでしょうか。
男女別のがん検診受診率(40~69歳)では、大腸がん検診の受診率は平成22年の男性28.1%、女性23.9%から、平成25年の男性41.4%、女性34.5%、2016年の男性44.5%、女性38.5%へと上昇しています。
ですが、まだ国が目標とする40~50%には完全には達しておらず、今後も大腸がんの早期発見と死亡者数の削減に向けて、検診率の向上が課題となっています。
お客様の治療の状況によっては他の商品をご案内できる場合がございます。
ご検討にあたっては、ぜひ一度お電話やメールよりお問い合わせください。
目次
よくある質問
「大腸がんと保険」に関する相談例
持病や既往症がある方向けの保険商品をご案内しているニッセンライフのカスタマーコンタクトセンターには、大腸がんと、診断を受けた方からのご相談が数多くあります。
主な質問とその回答例をご紹介します。
過去に大腸の直腸がんと診断され、内視鏡治療(ESD)でがん細胞を切除しました。治療後は定期的に通院し、検査していますが、今のところ再発などはありません。がんの再発やほかの病気になったときへの備えとして、医療保険かがん保険に加入したいと思っていますが、加入できますか?
回答はこちら
持病・既往症がある方向けに「引受基準緩和型」の医療保険やがん保険をご用意しています。
過去にがんになった方は、通常の医療保険やがん保険への加入は困難ですが、持病・既往症がある方向けに「引受基準緩和型」の医療保険やがん保険をご用意しています。ただし告知項目に該当していない事が条件になります。
(例)
引受基準緩和型 医療保険の場合
「過去2年以内に入院・手術・放射線治療を受けていない」など
告知項目は保険会社によっても異なります。ぜひ複数の保険商品を比較してご検討ください。
先日、大腸がんの検診で、陽性でしたがポリープが見つかりました。3泊4日で入院し、内視鏡で切除してもらいました。「がんではないので、今後定期的に検査を受ければ心配いらない」と医師に言われています。医療保険には加入できますか?
回答はこちら
通常の医療保険への加入は、現時点は難しくなります。
陽性の大腸ポリープを切除しても、医師から定期検診を勧められているのであれば、通常の医療保険への加入は、現時点は難しくなります。ただし、「小腸および大腸の病気は保障しない」など「部位不担保」の条件であれば、通常の医療保険でも引き受けができる可能性があります。もし、大腸の病気を含めての保障を希望であれば、手術から1年(または2年)を経過したのちに、引受基準緩和型の医療保険にお申し込みいただける場合もあります。
便潜血検査で異常が見つかり、来週、大腸の内視鏡カメラによる検査を受けることになりました。万が一、大腸がんになっている場合に備えて、すぐに医療保険かがん保険に申し込みをしたいです。
回答はこちら
現時点では、医療保険やがん保険にお申し込みいただくことはできません。
申し訳ありません。大腸がんの可能性があるということですので、現時点では、医療保険やがん保険にお申し込みいただくことはできません。ただ、内視鏡検査の結果次第で、特に異常がないということであれば、医療保険やがん保険をご案内できる場合もあります。検査結果が出てから、再度ニッセンライフのカスタマーコンタクトセンターにお問い合わせください。
大腸がんの手術で、手術ロボットの「ダヴィンチ」を導入する病院が増えていると聞いています。こうしたロボットによる手術は治療費が高額になると思うのですが、医療保険やがん保険の先進医療特約などでその費用をカバーできるのでしょうか。
回答はこちら
認定された治療法に対して治療費をお支払いする特約ですので、この場合は適用になりません。
大腸がんの手術ロボット「ダヴィンチ」による腹腔鏡下手術は、まだ日本では歴史が浅く、手術例も多くはありません。そのため、現時点では全額自費による治療となります(2015年2月現在)。先進医療特約は、厚生労働省が定める高度先進医療と認定された治療法に対して治療費をお支払いする特約ですので、この場合は適用になりません。
相談をする
ニッセンライフでは、大腸がんの方の保険加入のご相談を受け付けています。ぜひお気軽にお電話下さい。
電話で相談する

ニッセンライフの経験豊富な専門のアドバイザーが対応いたします。保険でお悩みな点や疑問点などお客様の個々の状況に合わせてサポートいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み
対面で相談する

ニッセンライフのコンサルタントもしくは提携している共同募集代理店のコンサルタントが直接お会いし、お客様のライフプランに関するご相談や、ご家庭の問題解決策として保険のご提案をいたします。
電話番号
{{nlifeTel.num}}
受付時間
- 平日:
- 9:00~19:00
※土・日・祝日休み



willnaviを運営する保険代理店、ニッセンライフに保険でお悩みな点や疑問点を無料でご相談できます。